Herzerregung
IMPP-Score: 1.1
Aktionspotentiale und Ionenströme in Schrittmacherzellen und Ventrikelmyokardzellen
Grundlegende Unterschiede in den Aktionspotentialen
Die Aktionspotentiale in den verschiedenen Herzzellen sind entscheidend für die Steuerung der Herzfrequenz und -kontraktion. Dabei zeigen Schrittmacherzellen und Ventrikelmyokardzellen signifikante Unterschiede.
Schrittmacherzellen
Schrittmacherzellen, wie die im Sinusknoten, sind für die Initiierung des Herzschlags verantwortlich. Ihr Aktionspotential beginnt mit einer langsamen spontanen Depolarisation in Phase 4, die als diastolische Depolarisation bekannt ist. Diese Phase ist einzigartig für Schrittmacherzellen und wird durch den Einstrom von Natrium- und Calciumionen durch sogenannte ‘funny channels’ (HCN-Kanäle) und T-Typ Calciumkanäle ermöglicht.
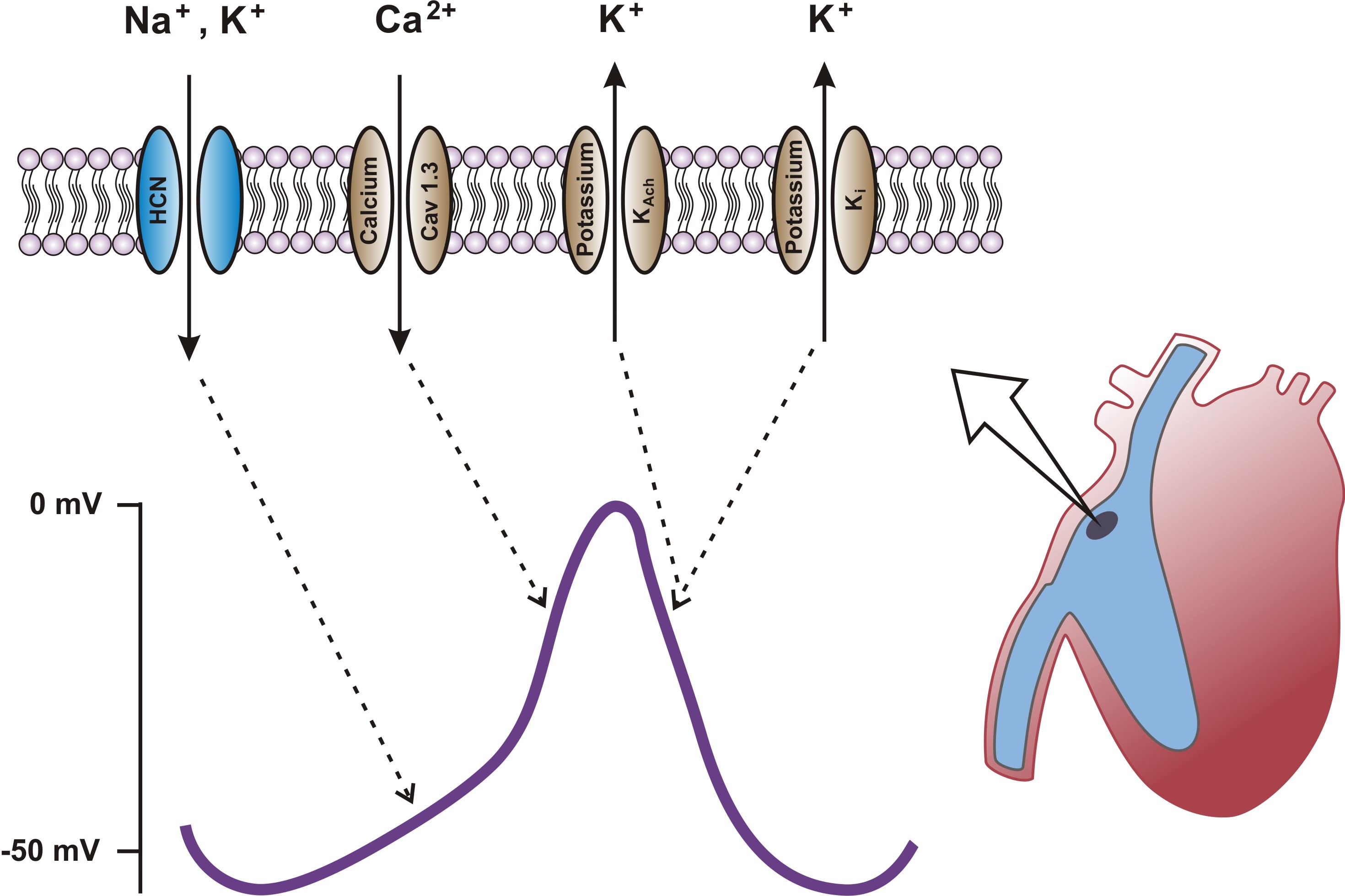
Fragen zu den ‘funny channels’ und deren Rolle bei der initialen Herzschlaggenerierung sind beliebt im Examen. Konzentriere dich darauf, wie diese Kanäle das Membranpotential langsam zum Schwellenwert treiben, bevor Phase 0 der Depolarisation eintritt.
Ventrikelmyokardzellen
Im Vergleich dazu zeigen Ventrikelmyokardzellen eine sehr schnelle Depolarisation in Phase 0, hauptsächlich durch den Einstrom von Natriumionen durch spannungsgesteuerte Na+-Kanäle. Phase 1 folgt unmittelbar mit einem kurzen Kaliumausstrom. Die bedeutende Phase 2 - die Plateauphase - wird durch den Einstrom von Calcium durch L-Typ Calciumkanäle induziert und führt zu einer verlängerten Depolarisation, die für die Kontraktionsdauer des Herzens entscheidend ist.
Ionenströme und ihre Phasen
Phase 0 – Schnelle Depolarisation
- Schrittmacherzellen: Langsamer, durch Ca²⁺-Einstrom vermittelter Anstieg.
- Ventrikelmyokardzellen: Schneller Na⁺-Einstrom bei gleichzeitigem Schließen von K⁺-Kanälen.
Phase 1 – Initiale Repolarisation
- Ventrikelmyokardzellen: Kurzzeitiger K⁺-Ausstrom, der eine leichte Senkung des Membranpotentials bewirkt.
Phase 2 – Plateauphase
- Schrittmacherzellen: Nicht vorhanden.
- Ventrikelmyokardzellen: Verzögerter und anhaltender Ca²⁺-Einstrom durch L-Typ-Kanäle, was zu einer verlängerten Depolarisation führt.
Phase 3 – Repolarisation
- Gemeinsam: Zunehmender K⁺-Ausstrom, vor allem durch Verzögerungsgliedkanäle, führt zur Repolarisation.
Phase 4 – Ruhepotential
- Schrittmacherzellen: Langsame Depolarisation durch HCN-Kanäle, bekannt als ‘funny current’.
- Ventrikelmyokardzellen: Stabiles Ruhepotential nahe dem K⁺-Gleichgewichtspotential, erreicht durch konstanten K⁺-Ausstrom.
EKG-Auswirkungen dieser zellulären Vorgänge
Die Aktionspotentiale der Herzmuskelzellen spiegeln sich im EKG wider:
- P-Welle: Vorhofdepolarisation durch Schrittmacherzellen.
- QRS-Komplex: Schnelle Depolarisation der Ventrikel während Phase 0.
- T-Welle: Repolarisation der Ventrikel in Phase 3.
Das IMPP fragt besonders gern nach der Zuordnung der EKG-Wellen zu den Aktionspotentialphasen. Stelle sicher, dass du verstehst, wie die zellulären Phasen des Aktionspotentials diese spezifischen Wellen im EKG beeinflussen.
Indem du diese Schlüsselkonzepte fest im Griff hast, wirst du gut vorbereitet in das Examen gehen und kannst die Fragen zu den elektrophysiologischen Mechanismen sicher beantworten.
Abbildung der elektrischen Erregbarkeit im EKG
Das Elektrokardiogramm (EKG) ist ein unverzichtbares Werkzeug in der Kardiologie, das es ermöglicht, die elektrische Aktivität des Herzens sichtbar zu machen. Durch das Verständnis der Korrelation der EKG-Kurven mit den Aktionspotentialen der verschiedenen Herzmuskelzellen, kannst du die physiologischen und pathologischen Zustände des Herzens besser verstehen und interpretieren. Hierbei geht es um die Übersetzung der elektrischen Signale des Herzens in visuelle Daten, die Ärzten und Gesundheitsfachleuten helfen, Herzerkrankungen zu diagnostizieren und zu überwachen.
P-Welle: Indikator der Vorhofdepolarisation
In jedem EKG ist die P-Welle die erste Welle und repräsentiert die Depolarisation der Vorhöfe, was bedeutet, dass die Vorhöfe sich für die Kontraktion vorbereiten, um Blut in die Ventrikel zu pumpen.
QRS-Komplex: Darstellung der schnellen Ventrikeldepolarisation
Der QRS-Komplex ist eventuell der bekannteste Teil eines EKGs. Dieser Komplex umfasst eine Serie von Wellen - Q-, R- und S-Welle.
- Q-Welle: Die erste negative Deflexion vor der R-Welle.
- R-Welle: Die erste positive Deflexion.
- S-Welle: Jede nachfolgende negative Deflexion nach der R-Welle.
Der QRS-Komplex reflektiert die schnelle Depolarisation der Ventrikel, die notwendig ist, damit diese das Blut in den großen Kreislauf pumpen können. Die schnelle Depolarisation wird vor allem durch den Einstrom von Na+ Ionen erreicht.
T-Welle: Ventrikelrepolarisation
Die T-Welle zeigt die Repolarisation beziehungsweise das Zurückkehren der Ventrikel zu ihrem Ruhezustand an. Die Bedeutung dieser Phase kann nicht unterschätzt werden; sie ist essentiell für das Herz, um sich richtig mit Blut für den nächsten Schlag zu füllen.
Eine abnormale T-Welle kann auf Ischämie oder Elektrolytstörungen hinweisen, was in der klinischen Praxis oft ein Warnsignal für zugrunde liegende Herzerkrankungen ist.
Klinische Relevanz des EKGs
Die Interpretation des EKGs ist entscheidend für die Diagnose und Überwachung von Herzerkrankungen. Zum Beispiel können:
- Veränderungen in der P-Welle auf Vorhofvergrößerung oder Vorhofflimmern hindeuten.
- Ein verbreiterter QRS-Komplex kann auf einen Schenkelblock oder eine kardiale Hypertrophie hinweisen.
- Variationen in der T-Welle und ST-Segment können Indikatoren für Myokardinfarkt oder Ischämie sein.
Sympathikus und Parasympathikus Aktivität
Das autonome Nervensystem spielt eine entscheidende Rolle in der Herzfunktion, indem es die Herzfrequenz und die Kraft der Herzkontraktion steuert. Im EKG werden diese Einflüsse beispielsweise durch die Veränderung der Herzfrequenz (chronotroper Effekt), Änderungen im T-Wellen-Vektor und Variationen in den Intervallen sichtbar.
- Sympathikus-Aktivität erhöht die Herzfrequenz und macht die Herzschläge kräftiger.
- Parasympathikus-Aktivität verlangsamt die Herzfrequenz und wirkt beruhigend auf das Herz.
Diese dynamische Balance zwischen Sympathikus und Parasympathikus, moduliert effektiv die Herzfunktion, abhängig von körperlichen und emotionalen Zuständen.
Zusammenfassung
Feedback
Melde uns Fehler und Verbesserungsvorschläge zur aktuellen Seite über dieses Formular. Vielen Dank ❤️
Footnotes
Credits Aktionspotentiale der Schrittmacherzellen. Grafik: Franz Hofmann, HCN-Kanal im Sinusknoten Schema, CC BY-SA 3.0 DE↩︎
Credits Depolarisation der Myokardzellen und die entsprechend resultierende Muskelspannung. Grafik: , Muskelreiz-herz, CC BY-SA 2.5↩︎
